本文你會學到:骨密度報告解讀、鈣與維生素 D/K2 營養協同,以及阻力訓練如何有效增加骨密度。一句話總結:年輕時存骨本、補足鈣與 D、做負重運動;已有骨鬆或骨折史者須依醫師指示治療,勿只靠補充品。
骨骼不是靜止的礦物質庫。它持續進行著骨骼重塑 (Bone Remodeling)——由成骨細胞 (Osteoblasts) 新建骨質、由破骨細胞 (Osteoclasts) 分解舊骨。年輕時這個循環維持平衡;年紀大了、或缺乏足夠營養與運動,破壞速度開始超過建設,骨骼就變得多孔易碎,也就是骨質疏鬆症 (Osteoporosis)。問題是,這個過程完全無聲無息,直到骨折才被發現。
骨骼健康的三大支柱

| 支柱類型 | 核心行動 | 關鍵作用 |
|---|---|---|
| 1. 壓力負荷 | 阻力訓練(舉重、深蹲)與衝擊運動。 | 機械壓力刺激成骨細胞活性。 |
| 2. 營養協同 | 鈣 + 維生素 D3 + 維生素 K2 + 鎂。 | 鈣正確吸收並導入骨骼而非血管。 |
| 3. 監控預防 | 定期 DXA(雙能量 X 光吸收儀)骨密度檢測。 | 早期發現 T 值(T-score)下降,及時干預。 |
🏋️ 高效運動:給骨頭壓力
舉重、慢跑、跳繩、踏步等具衝擊或阻力的運動能有效增加骨密度。散步、游泳對骨密度幫助有限。
🥛 營養金三角
鈣(1,000–1,200 mg/日)+ D3(吸收)+ K2(導鈣入骨)。蛋白質是骨骼膠原基質,不可少。
如何看懂你的骨密度 (BMD) 報告?
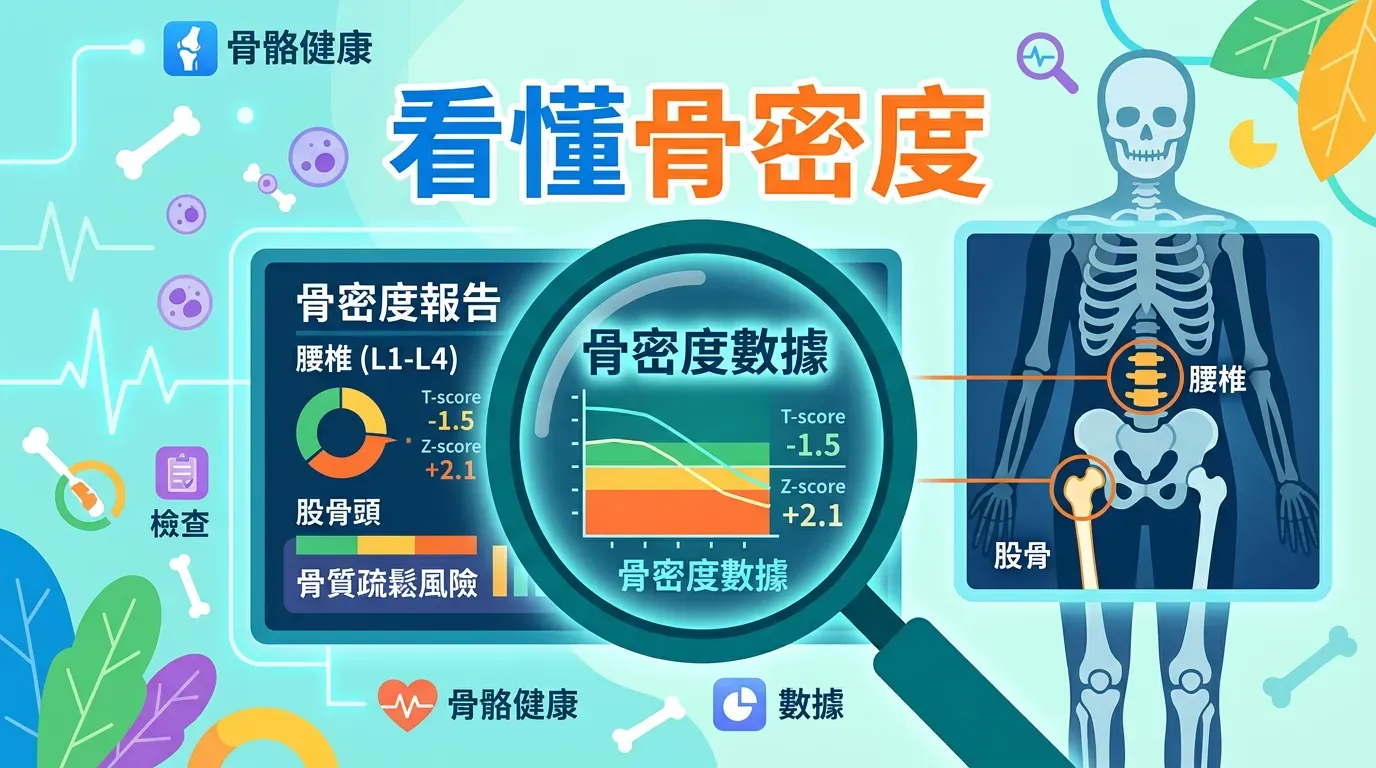
臨床上以 T 值(T-score,與年輕成人骨量比較) 作為診斷標準(與健康年輕人的平均骨量相比):
- T ≥ -1.0:骨量正常。
- -1.0 > T > -2.5:骨質不足(Osteopenia,骨量減少),是預防的黃金預警期。
- T ≤ -2.5:確診為骨質疏鬆症,骨折風險極高。
了解骨密度報告後,可以從營養與運動兩方面著手:
營養協同:鈣不是越多越好
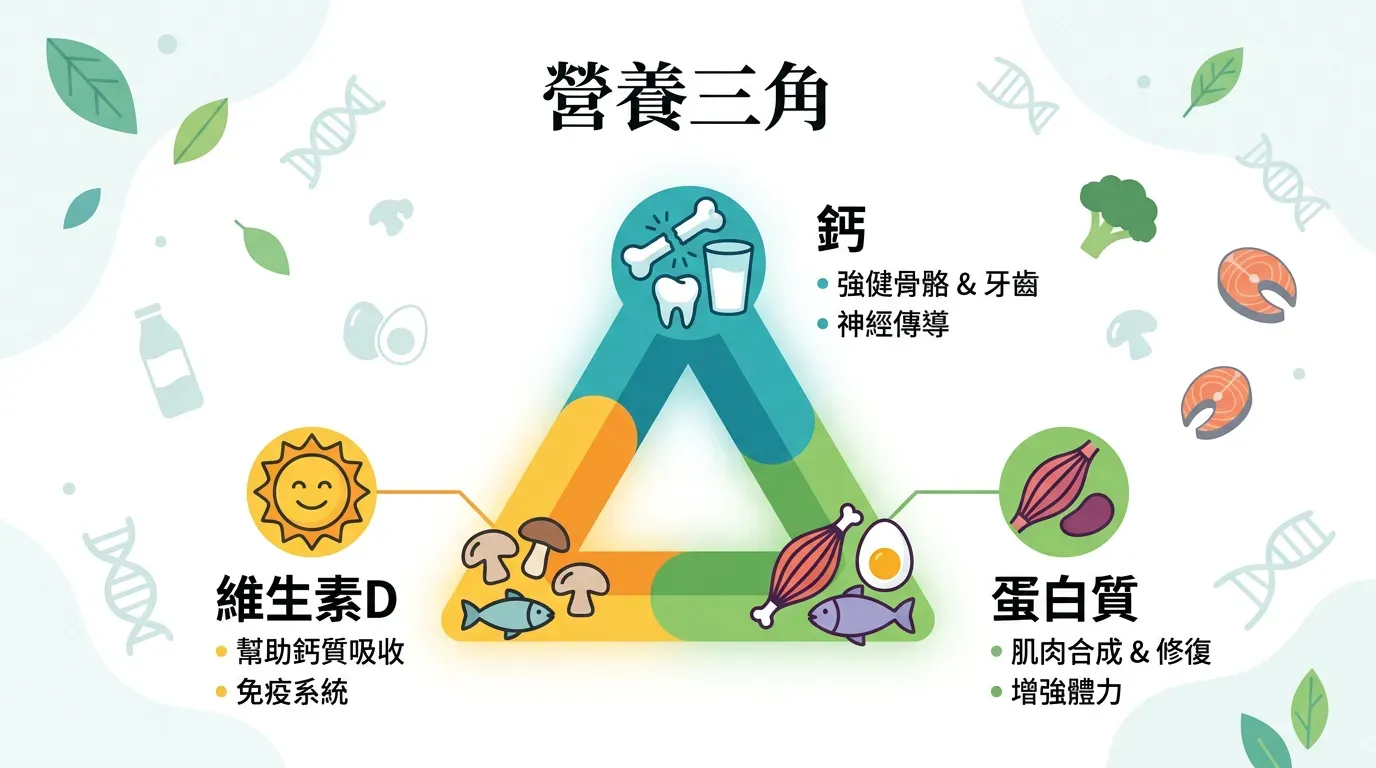
很多人直接買鈣片,其實問題不只是「補多少」,而是「能不能用到」。骨骼需要四個環節配合:
- 鈣 (Calcium):骨骼的主要礦物質。每日建議 1,000–1,200 mg,優先從乳製品、小魚乾、豆腐、深綠色蔬菜攝取,補充品為輔。
- 維生素 D3:負責腸道鈣吸收。缺乏 D3 時,即使補再多鈣也進不了骨骼。
- 維生素 K2 (MK-7):將血液中游離的鈣導引進骨骼,並減少鈣沉積在血管壁,預防血管鈣化。
- 蛋白質:骨骼中的有機基質(膠原蛋白)需要足夠蛋白質才能合成,攝取不足時骨骼雖有礦物質卻缺乏韌性,更容易脆裂。
2025 年一項納入 13 項 RCT 的統合分析顯示,運動加上鈣和維生素 D 補充同步進行,對增加腰椎和股骨頸骨密度的效果,顯著優於只補充劑而不運動。這意味著補充品和運動是相乘關係,缺一效果都會打折。
運動:骨頭需要壓力才會變強

沃夫法則 (Wolff’s Law) 說明了骨骼的一個基本原理:骨骼會根據承受的機械壓力調整自身強度。給它壓力,它就適應;沒有壓力,它就慢慢退化。
這也解釋了為什麼不同運動對骨密度的效果差異很大:
- 散步、游泳:浮力或低衝擊讓骨骼受力不足,對骨密度幫助有限
- 舉重、深蹲、慢跑、跳繩、踏步:有衝擊力或阻力,能有效刺激成骨細胞活性[^2]
長者若無法進行高強度訓練,可從阻力帶練習和平衡訓練開始,目標是預防跌倒,而不只是提升骨密度數字。
誰不適合只靠飲食與運動?

已確診骨質疏鬆或曾有骨折者須依醫師處方用藥與追蹤,不能只靠補鈣與運動。腎功能不全者鈣、磷、維他命 D 攝取須經醫師或營養師計算。長期使用類固醇者骨密度監測與藥物預防尤為重要。停經後婦女可與醫師討論篩檢與治療選項。
結論
骨質疏鬆預防不是老年人的課題。30 歲前是累積峰值骨量 (Peak Bone Mass) 的關鍵窗口,這個數字決定了你未來流失後剩多少「本錢」。
實際行動不複雜:每週 3–4 次含阻力或衝擊的運動、每日足夠的鈣和維生素 D 攝取、搭配適量蛋白質。50 歲以上或停經後婦女,建議安排 DXA 骨密度檢測,知道自己的 T 值,再決定是否需要藥物輔助。已確診骨質疏鬆(T ≤ -2.5)的人,補充品是輔助,主要治療要跟著醫師走。
常見問題(FAQ)
骨密度報告上的 T 值是什麼意思?T 值 -1.5 算嚴重嗎?
T 值是你的骨密度與健康年輕成人平均值的比較結果。T ≥ -1.0 為正常;-1.0 到 -2.5 之間為骨質不足(Osteopenia),是介入的最佳時機;≤ -2.5 才確診為骨質疏鬆症。T 值 -1.5 屬於骨質不足階段,還未確診骨鬆,但不代表可以忽視——這時透過營養與運動介入,效果比確診後才處理好得多。
為什麼光補鈣不夠?維生素 D 與 K2 有什麼作用?
單獨補鈣吸收率很低。維生素 D3 負責腸道鈣吸收——缺乏 D3,補再多鈣也進不了骨骼。維生素 K2(MK-7)則將血液中游離的鈣導引進骨骼,並減少鈣沉積在血管壁(血管鈣化)。三者協同,效果才完整。建議鈣每日 1,000–1,200 mg,搭配足量 D3 與 K2。
什麼運動對增加骨密度最有效?散步夠不夠?
具有衝擊力或阻力的運動最有效,散步對骨密度的幫助相當有限。根據沃夫法則,骨骼需要承受機械壓力才會增強。舉重、深蹲、慢跑、跳繩、踏步這類高效運動能有效刺激成骨細胞。散步和游泳由於浮力或低衝擊,施加在骨骼上的壓力不足。長者若無法進行高強度訓練,阻力帶加上平衡訓練是安全的起點,重點是預防跌倒。
年輕時不注意骨骼,上了年紀才保養來得及嗎?
晚開始仍然有幫助,但效果確實不如年輕時。30 歲前是累積峰值骨量的最好時機,這個數值決定了未來可以「輸」多少。停經後婦女骨密度流失速度加快,更早開始累積「骨本」,老年時才有足夠的緩衝空間。即使現在才開始,適當的運動和營養也能減緩流失速度,比什麼都不做好。
已經確診骨質疏鬆,只能靠補充品嗎?需要吃藥嗎?
確診骨質疏鬆(T ≤ -2.5)不能只靠補充品。補充品是輔助,主要治療包括雙磷酸鹽類藥物等,需由醫師評估後處方。藥物加上鈣、D3 補充和運動同步進行,才能有效減緩骨密度流失,必要時定期 DXA 追蹤療效。不要因為「是補充品,不是藥」就自行停藥或替代。
相關文章

參考文獻
以下文獻最後檢索:2026-03。
- WHO. (2024). Assessment of fracture risk and its application to screening for postmenopausal osteoporosis.
- Journal of Bone and Mineral Research. (2024). The Effect of Resistance Training on BMD in Postmenopausal Women.
- TFDA. (2024). Osteoporosis Prevention and Management Guidelines.
- Zhang, X., et al. (2025). Effects of Combined Exercise and Calcium/Vitamin D Supplementation on Bone Mineral Density in Postmenopausal Women: A Systematic Review and Meta-Analysis. Nutrients, 17(24), 3866.
參考資料
- Calcium and Vitamin D: Important for Bone Health — NIH NIAMS
- Two keys to strong bones: Calcium and Vitamin D — Harvard Health
- Calcium and calcium supplements: Achieving the right balance — Mayo Clinic
- The use of calcium and vitamin D in the management of osteoporosis — PMC(2009)
自動推薦:你可能也會滿意
本文僅供參考,不構成醫療建議。如有健康疑慮,請諮詢專業醫療人員。 了解更多



